فهرست
اکثریت مردم تا حدودی با ستون فقرات و بسیاری از بیماریهایی که این ناحیه را تحت تاثیر قرار میدهند، آشنایی دارند؛ از جمله: کمردرد ، آرتریت، بیماری تخریبی استخوان و دیسک و تنگی کانال نخاعی کمر . بسیاری از افراد ممکن است هیچ علامتی از مشکلات دیسک کمر نداشته باشند و برخی دیگر علائمی را تجربه کرده باشند که به مرور زمان بهبود یافته است. مشکلات مربوط به درد کمر آنقدر شایع است که تقریباً به جرات میتوان گفت هرکسی در طول دوره زندگی حداقل برای یک بار آن را تجربه کرده است. از این رو، سعی کردهایم در ادامه این مطلب به طور جامع به بررسی و آشنایی بیشتر با مشکلات دیسک کمر بپردازیم.
آشنایی با ستون فقرات و دیسک کمر
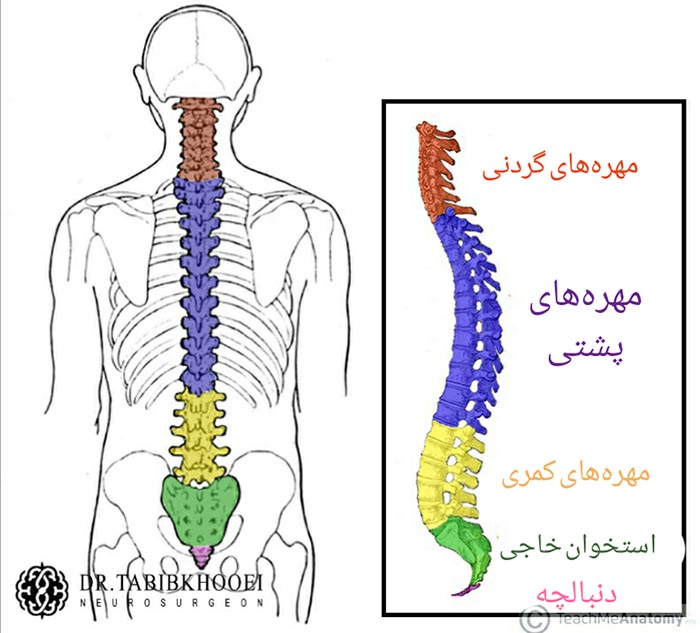
ستون فقرات شامل ۴ ناحیه مختلف است و به طورکلی از ۳۳ مهره تشکیل شده است. این مهرهها، به وسیله دیسکهای اسفنجی که همانند بالشهای کوچک و گردی در بین هر یک از مهرههای ستون فقرات قرار دارند، از هم جدا شدهاند و نقش ضربهگیر را برای استخوانهای این ناحیه ایفا میکنند. به ۷ مهره اول گردن، ستون فقرات گردنی؛ به ۱۲ مهره بعدی در ناحیه قفسه سینه، ستون فقرات سینهای؛ به ۵ مهره بعدی در قسمت پایین کمر، ستون فقرات کمری و به پایینترین ۵ مهره در زیر کمر، ستون فقرات خاجی گفته میشود و ۴ مهره، استخوان دنبالچه را تشکیل میدهند.
ستون فقرات کمری چیست؟
قسمت پایین کمر در ستون فقرات کمری، از پنج مهره تشکیل شده است. مهرههای کمری به نامهای L1 تا L5 شناخته میشوند و عریضترین مهرههای ستون فقرات هستند. ستون فقرات کمری در زیر ۱۲ مهره قفسه سینه و بالای پنج استخوان جوش خورده که استخوان ساکروم مثلثی شکل را تشکیل میدهند، قرار دارد. در مقایسه با سایر مهرههای ستون فقرات، مهرههای کمری بزرگتر، ضخیمتر و استخوانهای آن بلوک مانند هستند. این مهرهها، موجب ثبات کمر و ستون فقرات و اتصال بسیاری از ماهیچهها و رباطها میشوند؛ بیشترین وزن بدن را تحمل میکنند و مرکز تعادل بدن محسوب میشوند. ماهیچهها و رباطهای متصل به ستون فقرات، به ما امکان راه رفتن، دویدن، نشستن، بلند شدن و حرکت در تمام جهات را میدهند.
دیسک کمر چیست ؟
دیسک کمر شامل خروج بخشی از دیسک بین دو مهره کمری و فشار بر روی اعصاب و بافتهای اطراف است.این بیرون زدگی ممکن است در چند مهره کمری ایجاد شود . علائم آن شامل درد، تورم، تحریک اعصاب و کاهش حساسیت است. درمان شامل استراحت، فیزیوتراپی و مصرف داروهای ضدالتهابی است. در موارد شدیدتر، جراحی ممکن است لازم باشد. برای جلوگیری از این بیماری، ورزش مناسب، نگهداری درست از وضعیت بدنی و کاهش فشار بر روی کمر توصیه میشود

معمولا پنج مهره کمری حرکت قابل توجهی نسبت به یکدیگر دارند و همینطور به دلیل تحمل فشار ستون فقرات بالای خود، دیسک بین این مهرهها بیشتر از سایر مناطق در معرض آسیب قرار میگیرند. بسیاری از حرکات روزمره انسانها در خم و راست شدن و چرخیدن و نشست و برخاست مستلزم حرکت نرم و راحت مهرههای کمری روی دیسکهای بین آنهاست. ریشههای عصبی که از بین مهرههای کمری خارج میشوند وارد پاها میشوند و به پوست و عضلات اندامهای تحتانی عصب میدهند و به این دلیل بسیاری از علائم آسیب دیسکهای کمری در پاها ایجاد میگردند.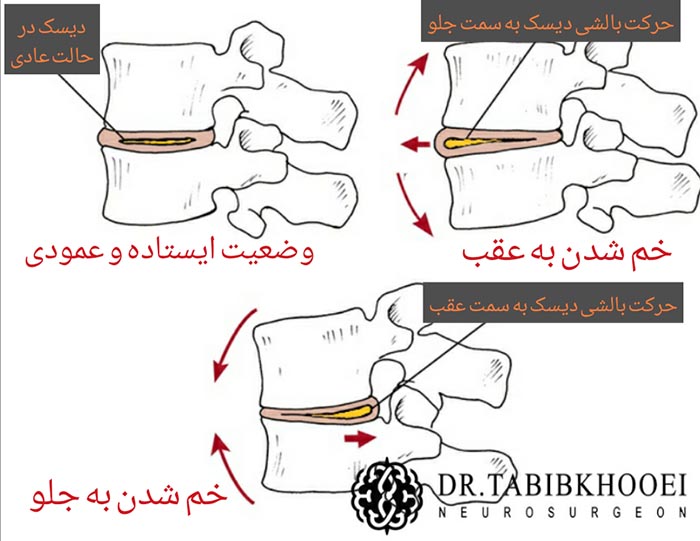
محتویات دیسک کمر
ترکیب کلی دیسک کمر مشابه سایر دیسکهای ستون فقرات است و تنها تفاوت کمی میان آنها وجود دارد که در ادامه به معرفی این ترکیبات میپردازیم:
آنولوس فیبروزوس. به پوسته بیرونی دیسک کمر، آنولوس فیبروزوس گفته میشود. این پوسته ضخیم، برخلاف دیسک گردن که از یک لایه تشکیل شده، از چند لایه الیاف پروتئینی و کلاژن سخت تشکیل شده است و اصلیترین خاصیت آن جذب شوک و ممانعت از ضربه به دیسک است.
هسته پالپوزوس. قسمت مرکزی دیسک کمر با نوع نرمتری از کلاژن انباشته میشود که هسته پالپوزوس نام دارد. این قسمت، حاوی ۹۰-۷۰ درصد آب است و در سنین ۳۰ -۲۰ سالگی به اوج هیدراتاسیون خود میرسد و سپس به تدریج دچار کم آبی و دژنراسیون میشود. با افزایش سن، دیسکها ممکن است دچار کلسیفیکاسیون یا رسوب کلسیم شوند. از این رو، به تدریج سخت شده و انعطافپذیری آنها کاهش مییابد.
صفحات انتهایی مهرهای دیسکهای کمر. صفحه انتهایی مهرهای از دو لایه تشکیل شده است و استخوان قشر مغز و غضروف هیالین به قسمتهای بالایی و پایینی دیسک متصل شده و دیسک را به بدنه مهره متصل میکنند. بخش استخوانی صفحه انتهایی به بدنه مهره متصل است و به مقاومت در برابر فشارهای اعمالی بر ستون فقرات کمک میکند. بخش غضروفی صفحه انتهایی کمک میکند تا حلقههای فیبروزوس و هسته پالپوزوس در جایگاه آناتومیک طبیعی خود قرار گیرند. بیشترین تغذیه دیسک، از طریق صفحات انتهایی و با جذب مایعات در طول حرکات ستون فقرات انجام میشود. اعمال نیروهای بیش از حد و تحمل وضعیتهایی که با فشار زیاد بر ستون فقرات کمری همراه است، مانند ایستادن و نشستن طولانیمدت، میتواند موجب عدم تغذیه دیسک شود.
در حالی که دیسکهای کمر، انعطافپذیری و کارکردهای حافظتی ارزشمندی را ارائه میدهند، اما از طرف دیگر، بسیار مستعد آسیب هستند. به طورکلی، قسمت جلویی دیسک، توانمندترین و قسمت پشت و پهلوها سستتر و مستعد فتق و سایر اختلالات دیسک هستند. بیماری دیسک کمر در ناحیه ستون فقرات کمری رخ میدهد. تحقیقات نشان میدهد که ۹۰ درصد از فتق دیسک کمر در فضای دیسک و بین مهرههای L4-L5 یا L5-S1 رخ میدهد.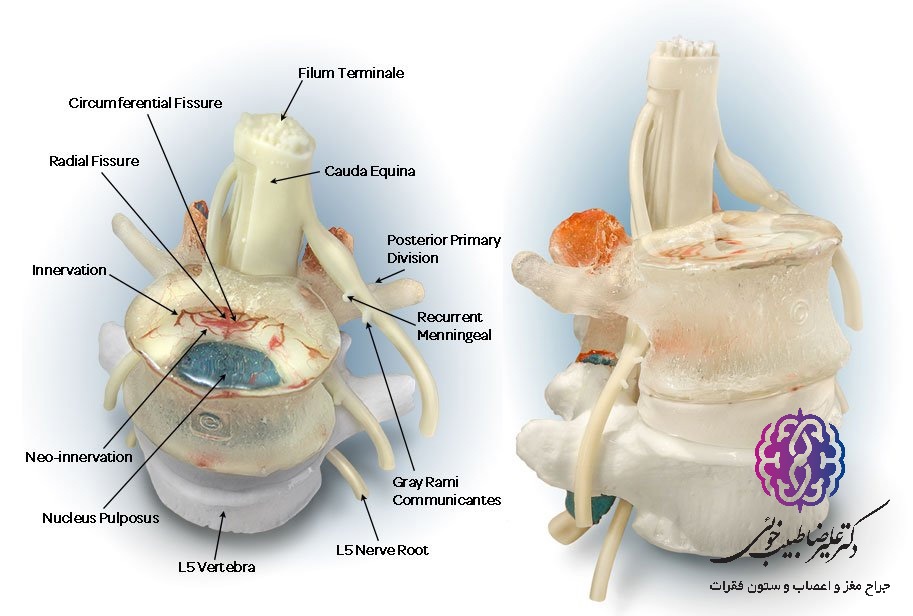
ویژگیهای دیسک کمر
دیسکهای بین مهرهای کمر، دارای ویژگیهای متمایز زیر هستند:
اندازه. در مقایسه با سایر نواحی ستون فقرات ضخیم هستند. همچنین، دیسکها در نواحی جلو، ضخیمتر از پشت هستند.
ارتفاع. در طول روز، ارتفاع دیسکهای کمر به دلیل تحمل وزن بالای بدن، کوتاهتر میشوند. تحقیقات نشان داده است که حداقل ۵ ساعت خوابیدن در طول شبانهروز به دیسکها کمک میکند تا شکل اولیه خود را بازیابند.
شکل. دیسکها، توسط رباطهای طولی قدامی در ناحیه جلو و خلفی در پشت، در جای خود مستحکم میشوند. بنابراین، شکل دیسک کمر با حرکت تغییر میکند؛ یعنی با خم شدن به سمت جلو، ارتفاع جلوی دیسک کاهش و ارتفاع پشتی افزایش مییابد. همین روند، در هنگام خم شدن به عقب به صورت معکوس انجام میشود.
علائم دیسک کمر چیست؟
دیسک کمر میتواند در برخی از افراد بدون علائم باشد و حتی ممکن است فرد نداند که به مشکلات دیسک کمر مبتلا است؛ مگر اینکه تصویربرداری از ستون فقرات انجام شود. از طرفی، علائم بیماری دیسک کمر ممکن است شبیه سایر شرایط یا مشکلات پزشکی باشد و بسته به محل آسیب دیسک، اندازه و اینکه به کدام ریشه عصبی فشار وارد میشود، متفاوت باشد. اگر مشکلات دیسک کمر به عصب فشار وارد نکند، ممکن است بیمار دچار کمردرد شود یا اصلاً درد نداشته باشد. اما اگر به عصب فشار وارد شود، ممکن است درد، بیحسی یا ضعف در ناحیهای از بدن که عصب به آن وارد میشود، وجود داشته باشد. به طور معمول، قبل از آنکه فتق دیسک ثابت شود، فرد دورهای از کمردرد یا سابقه طولانی از دورههای متناوب کمردرد را تجربه خواهد کرد. شایعترین علائم دیسک کمر عبارتند از:
- کمر درد متناوبی که ممکن است با حرکت، سرفه، عطسه یا ایستادن طولانی مدت بدتر شود.
- اسپاسم عضلات پشت
- سیاتیک، دردی که از پشت یا باسن شروع میشود و از پائین پا به قسمت ساق پا یا داخل پا میرسد.
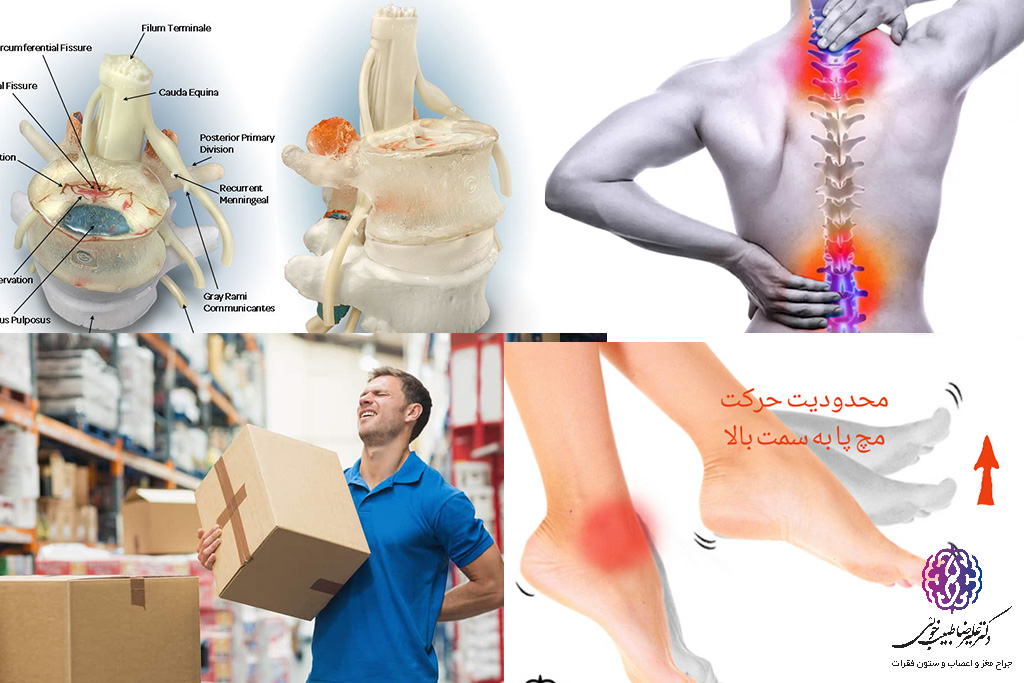
- کاهش رفلکس در زانو یا مچ پا
- تغییرات در عملکرد مثانه یا روده
- درد بازو یا پا. اگر مشکل دیسک در قسمت پایین کمر باشد، علاوه بر ناحیه کمر، معمولاً در باسن، ران، ساق پا و بخشهای دیگری از پا درد احساس شود.
- بیحسی یا گزگز. افرادی که دچار مشکلات دیسک کمر هستند، اغلب در قسمتی از بدن که اعصاب آن آسیبدیده است، دچار بیحسی یا گزگز میشوند.
- ضعف عضلانی. اعصاب آسیبدیده موجب ضعیف شدن ماهیچهها میشوند. در نتیجه، ممکن است فرد در بلند کردن یا نگه داشتن وسایل ناتوان شود
 علت دیسک کمر چیست؟
علت دیسک کمر چیست؟
هر گونه تغییر در ساختار طبیعی دیسک، میتواند منجر به بیماری دیسک کمر شود. البته در بیشتر موارد، ناشی از افزایش سن و شکسته شدن طبیعی دیسک، اتفاق میافتد. علت فتق دیسک در اکثریت افراد نامشخص است. برای مثال، اگر برای بلند کردن اجسام سنگین از عضلات پشت به جای عضلات ساق و ران استفاده شود، میتواند منجر به فتق دیسک شود. به ندرت، ممکن است زمین خوردن یا ضربه به پشت از علل فتق دیسک باشد. هر گونه فشار یا آسیب بیش از حد، ممکن است باعث فتق دیسک کمر شود. با این وجود، مواد موجود در دیسک با افزایش سن به طور طبیعی تحلیل میروند و رباطهایی که دیسکها را در جای خود نگه میدارند، به آرامی شروع به ضعیف شدن میکنند. با پیشرفت این رویداد، فشار به نسبت جزئی یا هرگونه حرکت پیچشی نابهجا میتواند باعث پارگی دیسک شود. برخی افراد ممکن است در برابر مشکلات مربوط به دیسک کمر آسیب پذیرتر باشند و در نتیجه ممکن است در چندین قسمت از ستون فقرات دچار فتق دیسک شوند. تحقیقات نشان داده است که مشکلات مربوط به دیسک کمر ممکن است به صورت وراثتی در چندین عضو از یک خانواده مشاهده شود.
خطرات دیسک کمر
اگرچه افزایش سن، شایعترین خطر دیسک کمر محسوب میشود، اما عدم تحرک بدنی میتواند موجب ضعیف شدن عضلات پشتی، شکمی و عدم حمایت صحیح از ستون فقرات شود. آسیب به کمر، زمانی افزایش مییابد که افراد معمولاً فعالیت بدنی نداشته باشند و یا در فعالیتهای بیش از حد سخت شرکت کنند. همچنین، کارهایی که نیاز به بلند کردن اجسام سنگین و یا پیچش در ستون فقرات دارند، میتوانند باعث آسیب به کمر شوند. عواملی که میتوانند خطر فتق دیسک را افزایش دهند عبارتند از:
وزن. اضافه وزن باعث ایجاد فشار اضافی بر روی دیسکهای کمر میشود.
اشتغال به کارهای سخت. افرادی که به مشاغل سختی که با فیزیک بدن سروکار دارد، مشغول هستند، بیشتر در معرض خطر مشکلات کمری قرار دارند. برای مثال، افرادی که به طور مکرر مجبور به بلند شدن، کشیدن یا هل دادن اجسام، خم شدن به طرفین و چرخش بدن خود هستند، بیشتر در معرض خطر ابتلا به مشکلات دیسک کمر قرار دارند.
ژنتیک. برخی افراد، به طور ژنتیک ابتلا به فتق دیسک را از والدین خود به ارث میبرند.
سیگار کشیدن. به نظر میرسد سیگار کشیدن موجب کاهش اکسیژنرسانی به دیسکها و تخریب سریعتر آنها شود.
رانندگی. نشستن طولانی مدت به خصوص اگر بر روی وسیله نقلیهای باشد که با لرزش در موتور همراه باشد، میتواند به ستون فقرات فشار وارد کند.
بیتحرک بودن. عدم تحرک بدنی میتواند منجر به فتق دیسک شود.
عوارض دیسک کمر چیست؟
بیماری دیسک کمر میتواند باعث ایجاد درد در نواحی کمر و پا شود و فعالیتهای روزانه فرد را دچار اختلال کند. در این صورت، فرد ممکن است دچار ضعف یا بیحسی در نواحی پا و مشکلات در کنترل روده و مثانه شود. به ندرت اتفاق میافتد که مشکل دیسک کمر، کل کانال نخاعی، از جمله تمام اعصاب دم اسبی (گروهی از ریشههای عصبی بلند در بالای کمر) را تحت فشار قرار دهد.
در صورت بروز موارد زیر فرد نیاز به مراقبتهای پزشکی اورژانسی دارد:

- بدتر شدن علائم درد، بیحسی یا افزایش ضعفی که موجب اختلال فعالیتهای روزانه فرد شود.
- اختلال عملکرد مثانه یا روده
- بیحسی یا کاهش تدریجی حس در قسمت داخلی ران، پشت پاها و ناحیه اطراف راست روده.
روشهای تشخیص دیسک کمر
روشهای تشخیصی مختلفی برای مشکلات ناشی از دیسک کمر معرفی شده است. رایجترین روش، تصویربرداری ام آر آی است. اغلب، اشعه ایکس ساده از ناحیه آسیبدیده، برای ارزیابی ستون فقرات مناسب است. البته، فتق دیسک با اشعه ایکس ساده قابل مشاهده نیست. قبل از MRI، سی تی اسکن و میلوگرام بیشتر به عنوان روش تشخیصی کاربرد داشت. اما، در حال حاضر به ندرت از این روشها استفاده میشود؛ مگر اینکه شرایط خاصی وجود داشته باشد. با مراجعه به جراح مغز و اعصاب ، پزشک شرح حال کاملی از تاریخچه پزشکی و معاینه بالینی بیمار دریافت میکند و در صورت امکان، یک یا چند مورد از آزمایشهای زیر را تجویز میکند:
عکسبرداری با اشعه ایکس. آزمایشی که در آن از پرتوهای انرژی الکترومغناطیسی برای تولید تصاویری از بافتهای داخلی، استخوانها و اندامها بر روی فیلم استفاده میشود. در واقع، از اشعه ایکس برای جستجوی سایر علل بالقوه درد مانند تومور استخوان، عفونتها، شکستگیها و غیره از ستون فقرات استفاده میشود.
تصویربرداری رزونانس مغناطیسی (MRI) . روشی که در آن از ترکیبی از آهنرباهای بزرگ، بسامد رادیویی و رایانه برای تولید تصاویر دقیق از اندامها و بافتهای بدن استفاده میشود. آزمایشی تشخیصی که تصاویر سه بعدی از بافتهای بدن تولید میکند و امکان مشاهده طناب نخاعی، ریشههای عصبی و نواحی اطراف و همچنین بزرگ شدن و انحطاط تومورها را نشان میدهد.
میلوگرام. روشی که در آن ماده حاجب یا رنگی به کانال نخاعی تزریق میشود تا ساختار ستون فقرات به وضوح در اشعه ایکس قابل مشاهده باشد. با این روش، میتوان فشار روی نخاع یا اعصاب را به دلیل فتق دیسک، خار استخوان یا تومور مشاهده نمود.
اسکن توموگرافی کامپیوتری یا سی تی اسکن. در این روش تصویربرداری، از اشعه ایکس و فناوری کامپیوتری برای تولید تصاویر افقی یا محوری از بدن استفاده میشود. سی تی اسکن، تصاویر دقیق و با جزئیات بیشتری نسبت به عکسبرداری با اشعه ایکس از هر قسمت از بدن، از جمله استخوانها، ماهیچهها، چربیها و اندامها نشان میدهد. برای مثال، با این روش میتوان شکل و اندازه کانال نخاعی، محتویات و ساختارهای اطراف آن را تعیین نمود.
الکترومیوگرافی (EMG) . در این آزمایش، فعالیت الکتریکی مغز در پاسخ به تحریک عصب عضله اندازهگیری میشود. این روش، مشخص میکند که آیا آسیب عصبی مداوم وجود دارد یا خیر، آیا اعصاب در حالت بهبودی از آسیب قبلی هستند یا اینکه آیا محل دیگری از فشردهسازی عصب وجود دارد یا خیر. البته، این آزمایش به ندرت توسط پزشک درخواست میشود.
روشهای درمان دیسک کمر
درمان محافظهکارانه اولین خط مشی درمان در مدیریت بیماری دیسک کمر است. از جمله این راهکارها شامل: استراحت کردن، آموزش صحیح حرکات بدن (برای کمک به کاهش احتمال بدتر شدن درد یا آسیب به دیسک)، فیزیوتراپی (شامل اولتراسوند، ماساژ، برنامههای ورزشی و…) ، کنترل وزن، استفاده از کمربند، مصرف دارو برای کنترل درد و شُل کردن عضلات است. اگر این اقدامات با شکست مواجه شود، ممکن است برای تسکین مشکل دیسک کمر، نیاز به جراحی باشد.
درمان غیر جراحی دیسک کمر
جدا از اقدامهای اولیه که در منزل انجام میشود، پله بعدی در واقع انجام درمانهای دارویی و فیزیکی هستند. جراح مغز و اعصاب پس از انجام معاینه و در صورت لزوم درخواست ام آر آی، اگر علامت خطری از نظر آسیب عصبی مشاهده نکند داروهای ضد درد، ضدالتهاب و شل کننده عضلانی برای کاهش درد شما و برطرف کردن تحریک عصبها تجویز میکند. عملکرد بسیاری از داروهای تجویز شده فقط کاهش درد نیست و این تصور که تحمل درد بهتر از مصرف داروست کاملا اشتباه بوده و ممکن است روند بهبودی تحریک عصبهای تحت فشار را به تعویق بیندازد. در عین حال، استراحت مطلق یا نسبی و کاهش فعالیتهای روزمره بخش جدایی ناپذیر درمان است و باید جدی تلقی گردد.
درصد بسیاری از بیماران فقط با دارو و استراحت بهبود مییابند اما در گروهی لازم است درمانهای فیزیکی برای تکمیل درمان دارویی بکار روند. فیزیوتراپی که شامل انجام حرکات کششی و بعد قدرتی، تحریک الکتریکی یا مغناطیسی و گرم کردن عضلات، کشش و ماساژ است در واقع قسمت مهمی از درمان فیزیکی را شامل میشود و با تقویت عضلات، برطرف کردن اسپاسم آنها، کاهش فشار روی دیسکها و کاهش تحریک عصبهای منتقل کننده درد به بهبود علائم کمک شایانی مینماید.
درمان فیزیکی بعدی آب درمانی است که شامل راه رفتن در آب و انجام حرکتهای کششی و قدرتی در آن است. با قرارگیری بدن انسان در آب، فشار وارد شده روی ستون فقرات کاهش یافته و امکان انجام حرکات نرمشی و ورزشی توام با مصرف انرژی و بدون فشار بیش از حد روی مفاصل بدن از جمله دیسکهای بین مهرهای فراهم میآید. مقاومت آب در برابر حرکت پاها سبب فشار بیشتر روی عضلات بدون کشش زیاد روی تاندونها و همینطور کنترل شدن حرکت مفاصل میگردد.
طب سوزنی درمان دیگری است که میتواند تحریکهای عصبهای درد را کاهش داده و درد بیمار را آرام نماید اما این درمان طبیعتا تاثیری روی مشکل اصلی مانند بیرون زدگی دیسک نخواهد داشت و با برطرف شدن درد لازم است ورزش و مراقبتهای روزمره در منزل و محیط کار بطور جدی مد نظر قرار گیرد تا از بازگشت علائم جلوگیری شود.

جراحی دیسک کمر
در صورتی که گزینههای درمانی محافظهکارانه مانند فیزیوتراپی و مصرف داروها، موجب کاهش و یا تسکین درد در بیماران نشود، ممکن است پزشک جراحی دیسک کمر را توصیه کند. جراح دیسک کمر ، برای تعیین روش مناسب، گزینههای جراحی را با بیماران در میان میگذارند. مانند هر جراحی دیگری، فاکتورهایی از جمله سن بیمار، سلامت کلی و سایر مسائل در نظر گرفته میشود. پزشک باید مزایا و خطرات جراحی را به دقت بسنجد. درصد زیادی از بیماران مبتلا به مشکلات دیسک کمر، پس از جراحی، بهبود مییابند؛ اما هیچ تضمینی در میزان موفقیت صدرصدی جراحی وجود ندارد. معمولاً بیماری در اولویت جراحی ستون فقرات قرار دارد که:
- درد دیسک کمر موجب محدود شدن فعالیت طبیعی یا مختل شدن کیفیت زندگی فرد شود.
- دچار نقایص عصبی پیشرونده مانند ضعف پا و یا بیحسی باشد.
- عملکرد طبیعی روده و مثانه مختل شود و یا از بین برود.
- در ایستادن یا راه رفتن مشکل داشته باشد.
- دارو درمانی و فیزیوتراپی تاثیری بر تسکین درد نداشته باشد.
- وضعیت سلامتی بیمار به نسبت خوب باشد.
جراحی لامینکتومی
لامینکتومی ، روشی است که اغلب برای تسکین درد پا و سیاتیک ناشی از فتق دیسک استفاده میشود. در این روش، برش کوچکی در مرکز پشت و روی ناحیه فتق دیسک انجام میشود. ممکن است بخشی از لامینا برداشته شود. اگر جراحی با برش پوستی انجام شود، جراح مجبور است برای مشاهده مهرههای پشتی، ماهیچهها را به پهلو کنار بزند. در روش دیسککتومی، سوراخ کوچکی بین دو مهره ایجاد میشود تا جراح به فتق دیسک دسترسی پیدا کند. پس از برداشتن دیسک از طریق دیسککتومی، ستون فقرات ممکن است نیاز به تثبیت داشته باشد. فیوژن ستون فقرات اغلب همراه با لامینوتومی انجام میشود و در موارد سختتر، ممکن است لامینکتومی انجام شود.
در جراحی دیسک مصنوعی، برشی در ناحیه شکمی ایجاد و دیسک آسیبدیده برداشته و جایگزین میشود. جراحی دیسک مصنوعی، تنها در درصد کمی از بیماران انجام میشود که دارای خصوصیات زیر باشند:
- بیمار باید فقط در یک دیسک، یا بین L5- L4، یا L5 و S1 دژنراسیون دیسک داشته باشد.
- حداقل شش ماه تحت درمان با فیزیوتراپی، داروهای ضد درد یا استفاده از بریس پشت قرار گرفته باشد، بدون اینکه بهبودی حاصل شده باشد.
- بیمار باید از سلامت کلی برخوردار باشد و هیچ نشانهای از عفونت، پوکی استخوان یا آرتریت نداشته باشد.
- اگر دژنراسیون بیش از یک دیسک را تحت تاثیر قرار دهد یا درد قابلتوجهی در پا وجود داشته باشد، بیمار کاندیدای این نوع جراحی نیست.
دستورالعملهای عمومی
- بهتر است افراد با درد دیسک کمر، فعالیتهای بدنی را برای ۲ تا ۳ روز به صورت محدود انجام دهند. پیادهروی در حد تحمل و به همراه مصرف داروی ضد التهاب مثل ایبوپروفن توصیه میشود.
- در ارزیابی مراقبتهای اولیه، ممکن است درمانهای غیرجراحی مانند فیزیوتراپی توصیه شود.
- اگر علائم به مدت شش هفته ادامه داشته باشد، ارجاع به متخصص ستون فقرات، مانند جراح مغز و اعصاب و انجام تصویربرداری رادیوگرافی، مانند MRI، توصیه میشود.
- در صورت وجود علائم ضعف قابل توجه در پاها و بازوان، عدم کنترل ادرار یا مدفوع، سابقه سرطان متاستاتیک، عفونت قابل توجه اخیر، تب و یا عدم تعادل و افتادن، تصویربرداری فوری توصیه میشود.
- پس از جراحی، دستورالعملهای خاصی به بیمار ارائه میشود و معمولاً داروهای ضد درد تجویز میگردد.
- زمان بازگشت بیمار به فعالیتهای عادی توسط پزشک تعیین میشود، مانند: بازگشت به کار، رانندگی و ورزش.
- توانبخشی یا فیزیوتراپی پس از جراحی، میتواند در برخی از بیماران مفید باشد.
پیشگیری از دیسک کمر
موارد زیر میتواند به جلوگیری از مشکلات دیسک کمر کمک کند:
ورزش. تقویت عضلات تنه باعث تثبیت و حمایت از ستون فقرات میشود.
قرار دادن وضعیت بدن در موقعیت مناسب. این کار موجب کاهش فشار روی ستون فقرات و دیسک میشود. برای قرار دادن بدن در وضعیت مناسب باید پشت را صاف و در یک راستا نگه داشت، به خصوص زمانی که فرد مجبور است برای مدت طولانی بنشیند. همچنین برای بلند کردن اجسام سنگین، باید بیشتر از پاها کمک گرفت. نحوه نشستن و برخاستن صحیح میتواند خطر ابتلا به بیماری دیسک کمر را کاهش دهد.
حفظ وزن سالم. اضافه وزن، فشار زیادی را بر ستون فقرات و دیسک وارد میکند و آنها را مستعد فتق میکند.
ترک سیگار. از مصرف هر گونه مواد دخانیات باید خودداری شود.
سبک زندگی : تغییر سبک زندگی با هدف مراقبت از ستون فقرات بسیار مهم است. از طرفی، مقید بودن به برنامه درمانی آسیب به دیسک را به حداقل میرساند. هم اقدامات محافظهکارانه و هم انجام جراحی، راهکارهایی زمانبر هستند و برای آنکه بهترین نتیجه حاصل گردد، نیاز به تحمل و صبوری بیمار است.
چه زمانی باید به پزشک مراجعه شود؟
خوشبختانه اکثر فتقهای دیسک نیازی به جراحی ندارند. برای مثال، با گذشت زمان، علائم سیاتیک، تقریباً از هر ۱۰ نفر، در ۹ نفر بهبود مییابد. البته زمان بهبود متفاوت و از چند روز تا چند هفته متغیر است. اگر درد بیمار در ناحیه ستون فقرات افزایش یافت یا اگر بیمار در کنترل روده یا مثانه دچار مشکل شد، باید برای تشخیص مشکلات دیسک کمر به پزشک مراجعه شود.